Por Ricardo Barbar
1
Cuando Gabino González entró a terapia intensiva, su compañero de sala estaba por morir. Nadie lo sospechaba. Gabino estaba en peores condiciones. Las placas mostraban sus pulmones moteados de blanco, le costaba tomar aire y la fiebre no cedía. A su compañero le dio un derrame pulmonar sorpresivo justo el día que lo iban a extubar porque estaba “evolucionando”. Gabino permanecía intubado con un pronóstico complicado.
Había llegado a la Policlínica Metropolitana el 29 de marzo. Dos personas vestidas con trajes especiales lo habían trasladado en ambulancia. Habían pasado 16 días desde que se anunciaron los primeros casos de covid-19 en Venezuela. Gabino era el tercero en ingresar a la clínica.
Durante los primeros días de la hospitalización, respiraba con mayor dificultad. Los médicos de Gabino sabían que era necesario intubar cuando hubiese bajos niveles de oxígeno en la sangre. Gabino estaba cerca, así que decidieron llevarlo a terapia intensiva. Era 2 de abril. Habían pasado cuatro días desde que llegó.
Hasta el 29 de marzo de 2020, según la revista científica The Lancet, el 12% de los casos positivos en Italia, uno de los países más afectados, requirieron terapia intensiva. El criterio para ingresar a esa área es estar gravemente herido, infectado, o necesitar ciertos cuidados postoperatorios. No todos los casos de covid-19 ameritan cuidados en terapia intensiva. Solo aquellos que presentan dificultad respiratoria grave.
Nuestros pulmones son como dos arbustos repletos de cerezos. Tienen ramificaciones y subramificaciones. Al final de esos pasajes ramificados están los alvéolos, unos pequeños sacos que se llenan del aire que inhalamos. Cuando respiramos, los alvéolos se inflan, conducen el oxígeno hacia los vasos sanguíneos y al resto del cuerpo. El dióxido de carbono también fluye por los alvéolos antes de ser expulsado.
El coronavirus puede dañar los alvéolos provocando que se interrumpa el proceso de oxigenación. Además, puede causar coágulos en la sangre (trombos), obstaculizando el flujo del oxígeno. “Estos trombos viajan y se alojan en la circulación pulmonar –dice Érika Medina, especialista en Medicina Interna y Cuidados Críticos y médico tratante de Gabino–. Para recibir oxígeno y eliminar dióxido de carbono de los pulmones, necesitas que la sangre llegue desde el corazón hasta los pulmones. Pero la sangre que debería viajar está bloqueada por trombos”. Por eso algunos pacientes de covid-19 requieren asistencia respiratoria. Los médicos introducen un tubo en la tráquea del paciente y lo conectan a un ventilador que genera el volumen de aire que viaja hasta los pulmones.
La ventilación asistida ha sido esencial durante las epidemias. En el siglo XX, la poliomielitis golpeó duramente en Estados Unidos y Dinamarca. Como la covid-19, el polio es causado por un virus. Si los pacientes con covid-19 no pueden respirar porque sus pulmones están dañados, en el caso de los pacientes con polio más graves era al revés: tenían pulmones sanos, pero el virus provocaba parálisis en los músculos que se encargan de inhalar y exhalar. A esta condición se le llamaba polio bulbar con insuficiencia respiratoria. Pronto, como ha sucedido con la pandemia de covid-19, los hospitales se vieron abrumados por la cantidad de contagiados con polio.
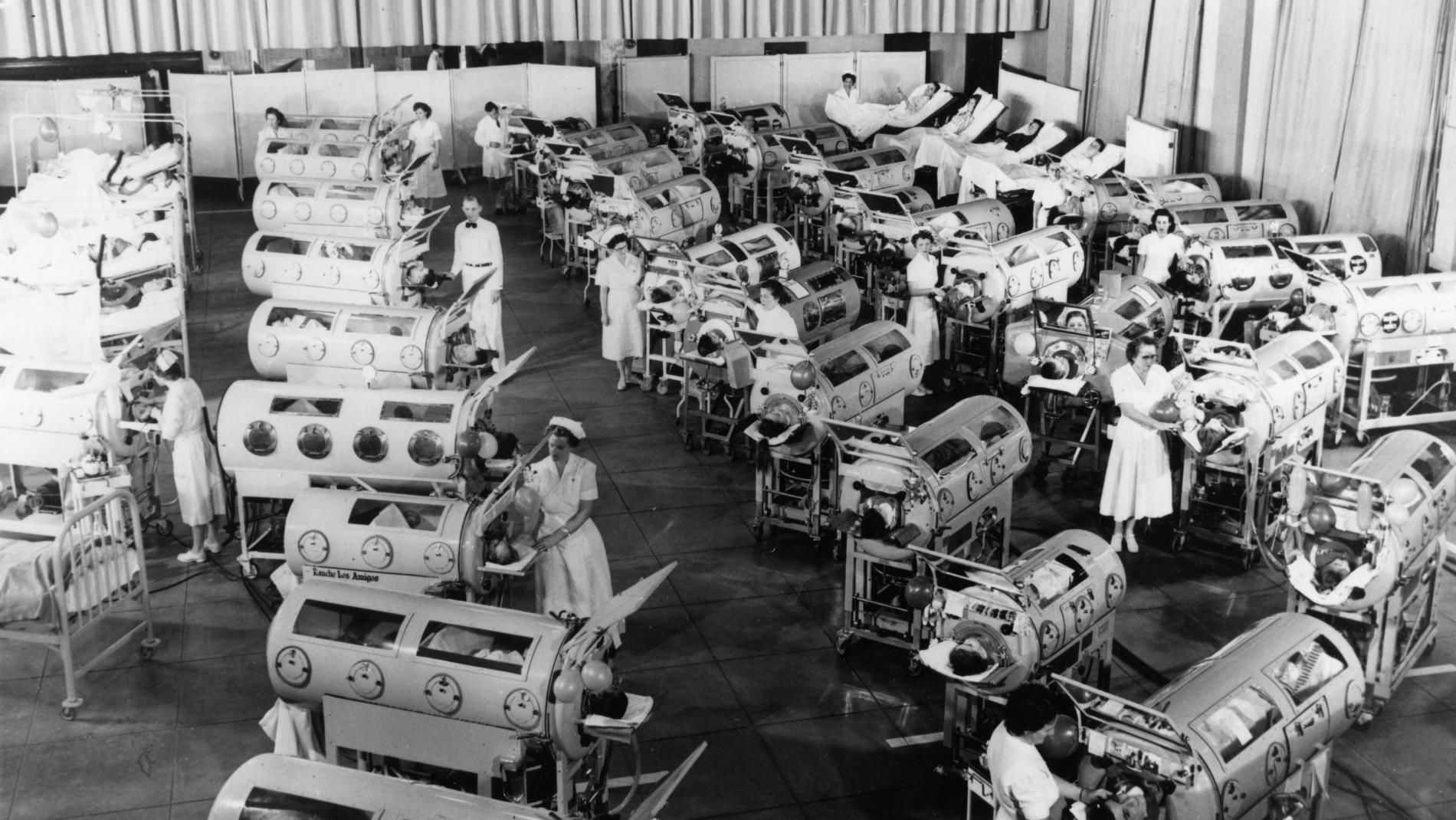
Pacientes en pulmones de hierro durante la epidemia de polio en Estados Unidos, 1950. Fotografía de March of Dimes
Pacientes en pulmones de hierro durante la epidemia de polio en Estados Unidos, 1950. Fotografía de March of Dimes
En esa época los pacientes eran asistidos con pulmones de hierro, un aparato cilíndrico, sellado por dentro, parecido a un tanque cisterna. El paciente permanecía acostado dentro, con la cabeza fuera de la cámara. El pulmón de hierro provocaba los movimientos musculares del pecho y del diafragma que necesitamos para llevar y sacar el aire del cuerpo. Era un aparato que “respiraba” por el paciente.
En Copenhague, no había suficientes aparatos respiratorios y los contagiados con polio eran cada vez más numerosos. En el pico de la epidemia, ingresaban 300 pacientes por semana. Morían 85 a 90% de los que padecían polio bulbar con insuficiencia respiratoria. Algunos de los sobrevivientes presentaron parálisis de por vida y tuvieron que ayudarse con muletas o sillas de rueda. Incluso, hay quienes viven todavía en pulmones de hierro. Estos aparatos dejaron de utilizarse, pero recientemente se ha considerado diseñar una versión moderna para combatir la pandemia de covid-19.
Alexander Lassen, médico jefe del Hospital Blegdam de Copenhague, estaba desesperado. Veía morir a la mayoría de sus pacientes con parálisis bulbar. Necesitaba encontrar una manera de salvarlos, así que se reunió con el anestesista Bjørn Ibsen para buscar una solución. Ibsen pensó en la ventilación manual, una práctica que existía pero no era común. Ibsen comprobó que era posible: ventiló a niña contagiada con polio bulbar a través de un tubo de traqueostomía, el cual estaba conectado a una bolsa de goma que cuando se apretaba enviaba aire que proveía un tanque. Lo siguiente fue practicar traqueostomía a los pacientes que lo requerían y contratar a 1500 estudiantes de Medicina y Odontología. A diario iban 250, cada uno estaba a cargo de un paciente. En turnos de seis a ocho horas, apretaban intermitentemente las bolsas que llevaban aire a los pulmones de los pacientes. La ventilación manual se hacía durante las 24 horas. Esta estrategia redujo la tasa de mortalidad en Copenhague de 80% a aproximadamente 40%.
Estudiantes asistiendo con ventilación manual a pacientes con polio bulbar en Copenhague. Fotografía de Medical Museion, Universidad de Copenhague
Estudiantes asistiendo con ventilación manual a pacientes con polio bulbar en Copenhague. Fotografía de Medical Museion, Universidad de Copenhague
El anestesista Ibsen pensó que este tipo de pacientes necesitaba un cuidado de mayor atención. Dispuso que los llevaran a una sala especializada, donde cada paciente tenía su propia enfermera. Este enfoque de cuidados intensivo se venía desarrollando desde 1850. Muchos consideran a Ibsen el padre de los cuidados intensivos.
El principio de ventilación mecánica, como la que recibía Gabino, es el mismo que se utilizó en Copenhague.
Área de vigilancia del personal de terapia intensiva de aislamiento respiratorio para los pacientes de covid-19, Policlínica Metropolitana. Fotografía de Julio Castro Méndez
Área de vigilancia del personal de terapia intensiva de aislamiento respiratorio para los pacientes de covid-19, Policlínica Metropolitana. Fotografía de Julio Castro Méndez
2
Gabino, de 61 años, llevaba alrededor de 10 años trabajando como transportista particular. El 10 de marzo, recogió a un cliente habitual en el aeropuerto de Maiquetía. Venía de España, en un vuelo de Iberia. Los primeros casos confirmados por covid-19 en Venezuela serían anunciados tres días después. Según la información del gobierno, los contagiados también viajaron desde España con Iberia, pero el 7 y 8 de marzo.
El 11 de marzo, Gabino lo llevó a distintos lugares de Caracas. El cliente estornudó varias veces en el carro. Cuando Nicolás Maduro anunció el cierre de vuelos provenientes de Europa y Colombia el 12 de marzo, el cliente compró un boleto de emergencia y Gabino lo dejó en el aeropuerto. Pasó los controles por segunda vez.
El 13 de marzo Gabino empezó a sentirse mal. Pensó que era gripe, un simple malestar. Pero luego recibió un mensaje que lo alarmó. Su cliente estaba contagiado y hospitalizado. Gabino se encomendó a Dios y a José Gregorio Hernández.
Los días siguientes no fueron mejores. Tenía un malestar rompehuesos, tosía, y una fiebre de 40 grados que no cesaba. A su esposa, Eddy Angola, le parecía extraño que la fiebre durase tantos días. Veía que a su esposo le faltaba el aire y no podía dormir; trataba de hacerlo sentado, apoyando los codos sobre las rodillas y sosteniendo su cabeza con las palmas de las manos. Así sentía que tomaba más aire. En casa aislaron a Gabino en una habitación. Eddy se encargaba de él. Los hijos y la mamá de Gabino evitaron el contacto. Hasta los momentos nadie más presentaba síntomas.
El 19 de marzo decidieron llamar a los números del gobierno. Les dijeron que fueran a un Centro de Diagnóstico Integral (CDI), en la avenida Andrés Bello de Caracas. Fueron al siguiente día, pero en el sitio no había pruebas de diagnóstico. Los remitieron al Hospital General de Lídice Dr. Jesús Yerena, un centro tipo III que figura dentro de la lista de los centinelas, los hospitales designados para recibir y tratar a pacientes de covid-19. Allí, otros médicos dijeron que necesitaban una placa de tórax y una hematología de sangre antes de tomar muestras para la prueba. Pero les dijeron que debían ir a otro sitio, porque el tomógrafo y el laboratorio del hospital no funcionaban. Eddy protestó.
—Si tiene el virus, ¿qué va a hacer yendo a otro lugar para hacerse una prueba? Puede contagiarnos y contagiar a otros. Nosotros tenemos tapabocas, pero andamos con él en el carro.
Se retiraron del hospital y se fueron a una clínica. Eddy dice que el personal se alejó cuando supo que estaba frente a un posible caso de covid-19. Alguien dio la orden de que lo atendieran. Una enfermera y un enfermero lo llevaron a un cuarto y le tomaron la radiografía; luego las muestras de sangre. Al final de la tarde, le dieron la placa en un CD y el resultado del examen de sangre. Era de noche, regresarían al Hospital del Lídice al día siguiente.
Cuando Eddy entregó el CD, los médicos dijeron que no tenían computadora. Sin forma de ver la placa, decidieron hacerle la prueba conocida como PCR. Introdujeron un hisopo largo por la nariz hasta la faringe para recoger secreciones. La muestra iría al Instituto Nacional de Higiene, único centro de Venezuela que analiza las muestras para covid-19. Le prescribieron azitromicina y le mandaron aislamiento total. La azitromicina es un antibiótico, no funciona contra los virus, pero previene otras infecciones secundarias. Los médicos dijeron que en ocho horas les enviaban los resultados. Pasó ese 21 de marzo y no llamaron.
Al día siguiente el teléfono sonó varias veces. Eddy dice que habló con más de diez personas que le preguntaban sobre Gabino, pero no le confirmaban si la prueba había dado positivo. Se identificaron como militares y funcionarios del gobierno. Eddy se preguntaba por qué llamaban tantas personas y ningún especialista. Hasta que llamó un médico de un CDI.
—Me tienen alterada, me han llamado muchas personas.
—Señora, no acepte que más nadie le diga qué hacer. Yo me voy a ir hasta su casa y voy a llevar el tratamiento preventivo a su esposo.
El médico le dijo que Gabino había dado positivo. Le dio cloroquina y antirretrovirales, medicamentos para la malaria y VIH que aún están siendo probados durante la pandemia sin certeza sobre su efectividad. “Si él se siente peor –dijo el médico–, me llaman”.
Tres días después, el 25 de marzo, Eddy llamó. El médico envió una comisión y una ambulancia. Cuando evaluaron a Gabino, concluyeron que debían trasladarlo a un hospital. Eddy insistió que su esposo tenía una póliza y prefería llevarlo a una clínica. Gabino tenía fiebre alta y respiraba como si estuviese fatigado. Dijo que se iba con ellos, que por favor se lo llevaran.
A Eddy le habían dicho que Gabino iba a ser trasladado al Hospital Clínico Universitario, uno de los hospitales más grandes tipo IV de Caracas que figuraba como centinela, pero fue retirado de la lista. Durante varias horas, Eddy no pudo comunicarse con Gabino. Tenía un mal presentimiento. Entonces le pidió a una amiga médica que averiguara en el Clínico. De allá le dijeron que el hospital no estaba recibiendo a pacientes con covid-19: “No tenían las condiciones”.
Eddy pasó varias horas sin saber de su esposo. Quería salir, pero debía estar en cuarentena porque podía estar contagiada. Permanecía frente al teléfono. Gabino llamó. Le dijo que lo habían llevado al Clínico, donde no lo habían recibido. Después lo llevaron al hospital de Lídice y lo ingresaron a una habitación. Varias personas le dijeron que sostuviera el pulgar hacia arriba mientras le tomaban una foto. Por alguna razón que nunca supo, lo trasladaron luego al Hospital General Dr. José Ignacio Baldó, conocido también como El Algodonal, uno de los centros tipo IV que figura en la lista de centinelas.
El hospital de El Algodonal es uno de los centros del país especializados en enfermedades respiratorias. Lo que Gabino y Eddy no sabían era que el personal había protestado cuando incluyeron al hospital en la lista de centinelas. Habían dicho que no estaban en condiciones de recibir a pacientes contagiados, aunque en ese momento Venezuela no registraba ningún caso confirmado. Dijeron que no contaban con suficiente personal médico ni de enfermería, tampoco con equipos de protección para enfrentar la pandemia. Además, el servicio de electricidad y agua corriente fallaba constantemente.
Gabino no durmió ni comió durante cinco noches. Le repugnaba la comida y pensaba en su familia. Pensaba en sus hermanas y un sobrino, a quienes llevaba tiempo sin hablarles por peleas familiares. Pensaba en sus dos hijos y en su esposa; pero aún más en su mamá, de 82 años, paciente hipertensa y diabética. Pensaba que si se contagiaba no sobreviviría. Sus hijos y su esposa tenían seguro médico, pero su mamá debía ir a un hospital porque las aseguradoras no ofrecen pólizas a personas mayores. Hasta los momentos nadie más presentaba síntomas. Gabino le rezaba a Dios y a José Gregorio Hernández.
Eddy quería que trasladaran a su esposo a una clínica. Había conversado con Julio Castro, médico infectólogo de la Policlínica Metropolitana. Quería que una sola persona atendiera a Gabino, a diferencia del hospital donde había médicos distintos en cada guardia. Eddy debía conseguir que un médico de turno firmara y sellara una orden de salida. Que permitieran el traslado de Gabino.
Durante tres días Eddy les insistió a varios médicos por teléfono. No podía ir personalmente porque seguía en cuarentena. Algunos se negaron; otros dijeron que Gabino no podía salir sino a otro hospital centinela. El 28 de marzo consiguió que un médico firmara la orden de salida. “Firmó –dice Eddy–, pero cuando le envié la foto del papel a los encargados del servicio de ambulancia, me dijeron que faltaba el sello del hospital y un informe médico”. Era hora del cambio de turno. Eddy tuvo que esperar al día siguiente.
El 29 de marzo logró que otro médico firmara y sellara la orden. También que hiciera el informe médico. Gabino caminó hasta la ambulancia. Sintió alivio al salir del hospital. Dos personas con trajes protectores parecidos a las escafandras lo trasladaron.
Gabino le contó a Eddy que en El Algodonal solo lo atendieron enfermeras. Entraban a suministrarle la medicación y los números de los médicos de turno. Gabino le dijo que nunca vio a un médico. Solo lo atendieron por teléfono.
Equipos de protección del personal de salud de la Policlínica Metropolitana. Fotografía de Julio Castro Méndez
Equipos de protección del personal de salud de la Policlínica Metropolitana. Fotografía de Julio Castro Méndez
3
Entre finales de marzo y principios de abril, Eddy empezó a tener fiebre. Sus hijos sentían malestares. El médico del CDI que en principio los atendió siempre llamaba para conocer el estado de Gabino. Eddy le contó sobre los síntomas.
—¿Cómo hacemos para saber si nosotros tenemos el virus?
—Vamos a hacerle unas pruebas.
El médico llegó con los kits serológicos conocidos como “pruebas rápidas”. Son distintas a la prueba que le habían hecho Gabino. Este tipo de test determina la presencia de los anticuerpos que combaten el virus. Pero si el organismo todavía no los ha creado, el resultado puede ser negativo aun cuando el paciente tenga el virus, muestre o no los síntomas de la enfermedad. El propio médico advirtió que los resultados podían ser imprecisos.
Un pinchazo en el dedo y una gota de sangre bastaron. Toda la familia arrojó negativo. Les dieron tratamiento preventivo con cloroquina y le prescribieron azitromicina. Por su condición, a la mamá de Gabino solo azitromicina. Una hermana de Gabino les llevó los antibióticos.
—Nosotros estuvimos en contacto con una persona infectada –dice Eddy–. Lo más lógico es que deberían habernos hecho la prueba PCR. ¿Teníamos que tener todos los síntomas horribles?
Los pulmones de Gabino sufrían. En principio estaba intubado en prona, acostado boca abajo, una posición que es más eficaz para oxigenar los pulmones. Pero pesaba 120 kilos y tenía un abdomen pronunciado, así que tuvieron que posicionarlo de costado. Dos enfermeras vestidas con trajes especiales, lentes protectores, tres mascarillas y tres pares de guantes lo volteaban cada dos horas, del lado derecho hacia el izquierdo, del izquierdo al derecho.
—Teníamos que estar muy pendientes de él –dice Yurandi Marín, una de las enfermeras que lo atendió–. Le podían salir escaras en la cara y en el cuerpo. Había que echarle mucha crema. Además, Gabino tenía varias sondas: una por donde orinaba, otra por donde se le daba la nutrición, otra por donde se le suministraban los medicamentos. Las sondas se van moviendo. Hay que cuidar que no se tapen, no se salgan y no se acoden en la boca.
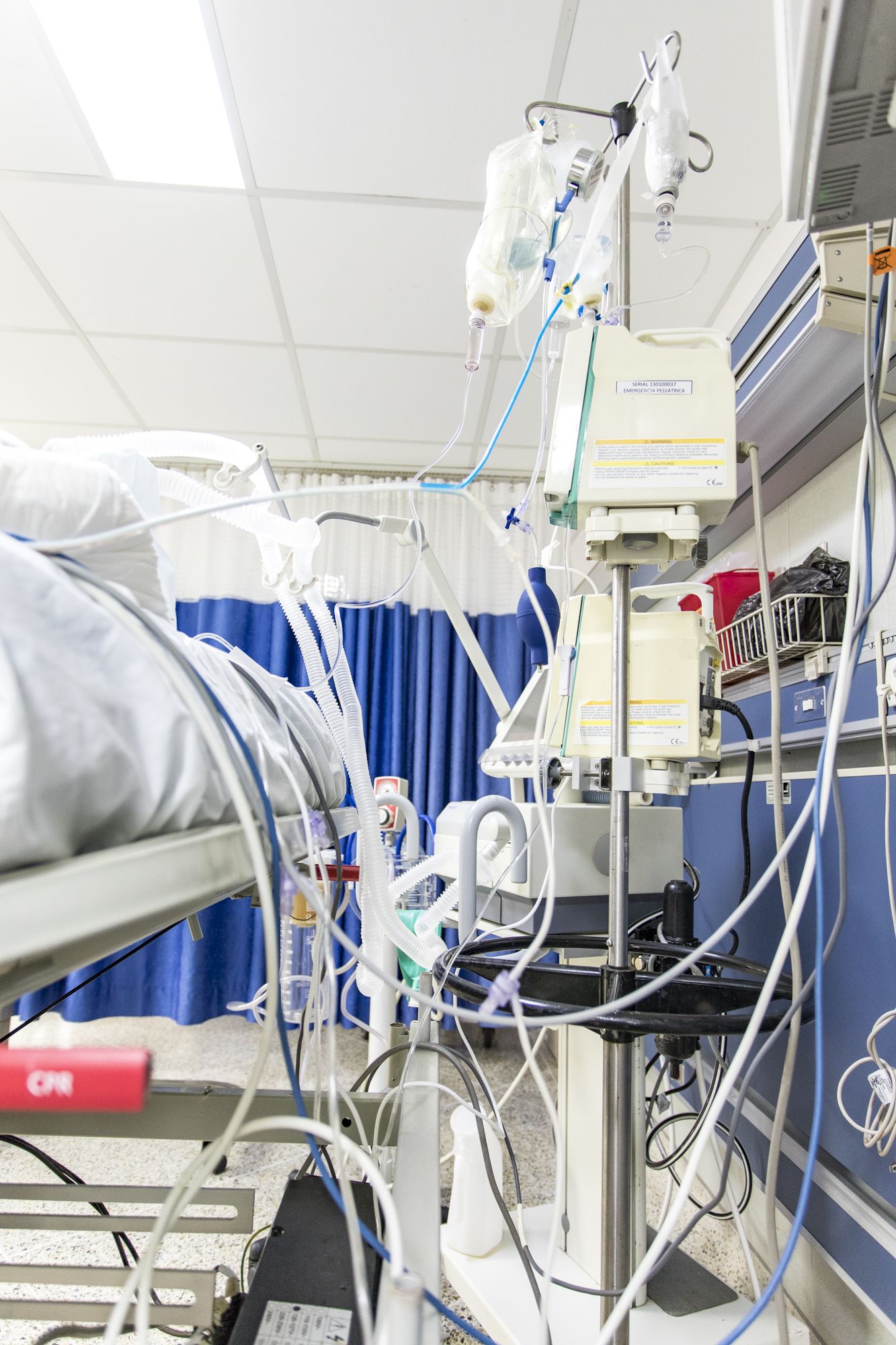
Bombas de infusión de las vías endovenosas y ventilador mecánico. Fotografía de Julio Castro Méndez
Bombas de infusión de las vías endovenosas y ventilador mecánico. Fotografía de Julio Castro Méndez
Yurandi intentaba no tomar mucha agua para evitar ir al baño. Los turnos de terapia intensiva le exigen seis horas de monitoreo. Está acostumbrada, ha trabajado durante 10 años en esta área y tiene un segundo trabajo en un hospital centinela. “Paso de tener todos los insumos a no tener ninguno. La terapia intensiva del hospital es totalmente distinta a la de la clínica”.
Los médicos y enfermeras de terapia intensiva atienden a un solo paciente por turno. “Es un área de mucho estrés y exigencia –dice Érika Medina, intensivista a cargo de Gabino–. Cuando hablas con familiares, les dices que el paciente tiene altas probabilidades de morir, y cuando hablas de recuperación dices que están menos graves sin decir que están bien. En cualquier momento se pueden complicar”. Según un estudio, en Lombardía, Italia, la tasa de mortalidad de los pacientes de terapia intensiva fue de 61%, mientras que en Wuhan, China, de 80%.
En cama surgían otras complicaciones: los músculos de Gabino se inflamaron y empezó a liberar una enzima que podía obstaculizar el funcionamiento de sus riñones. Entró en insuficiencia renal. Además estaba hipercatabólico, una condición en la que se consume la masa muscular.
Eddy se comunicaba por audios de WhatsApp con los médicos. Habían acordado que una vez por día le informarían el estado de Gabino.
Sábado 18 de abril: “Hola, despertamos a Gabino. Obedece órdenes; está asustado: dice que va a morir. No puede hablar, pero lo dice con la boca. Estamos en entrenamiento para sacarlo del ventilador”.
Domingo 19 de abril: “Hola, Gabino bien. Ya no tiene el tubo por la boca. El tubo que tiene, que lo conecta al ventilador, es por el cuello. Él está respirando solo, pero necesita un poco de presión que genera el ventilador. Probó algo de comida. Está más consciente, menos angustiado. Le dijimos que ustedes están pendientes, que no está solo. Creo que con él vamos bastante mejor”.
Lunes 20 de abril: “Hola, le hicimos una tomografía para ver el daño pulmonar. Tiene un neumotórax, un aire en un sitio del pulmón que no debería estar. Eso puede ser por el uso del ventilador durante tanto tiempo pero ya lo resolvimos. Me gustaría que martes o miércoles, te vistas y entres a la unidad para que lo visites. Hoy se lo dije y se le pelaron los ojos”.
El martes 21 Eddy fue a la clínica. Ella y sus hijos se habían recuperado del malestar. Habían pasado 27 días desde la última vez que vio a su esposo.
Eddy entró acompañada de su hija a la unidad de cuidados intensivos. Encontraron a Gabino despierto. No podía hablar, pero se le salían las lágrimas. Los médicos dijeron que las últimas pruebas PCR dieron negativo. Gabino estaba recuperándose, pero debían dejarlo en terapia intensiva.
Durante esos días, Gabino pensó que debía reconciliarse con sus hermanas y su sobrino. “Sentía como si tuviese un hacha clavada en mi espalda. Mucho rencor. Quería quitarme ese peso”.
Luego de más de 20 días en terapia intensiva, el personal de la clínica le dijo a Eddy que el seguro se había agotado. Debían decidir si dejarlo en la clínica o trasladarlo a un hospital. Los médicos y enfermeras retiraron sus honorarios. Eddy acordó pagar en plazos la deuda con la clínica.
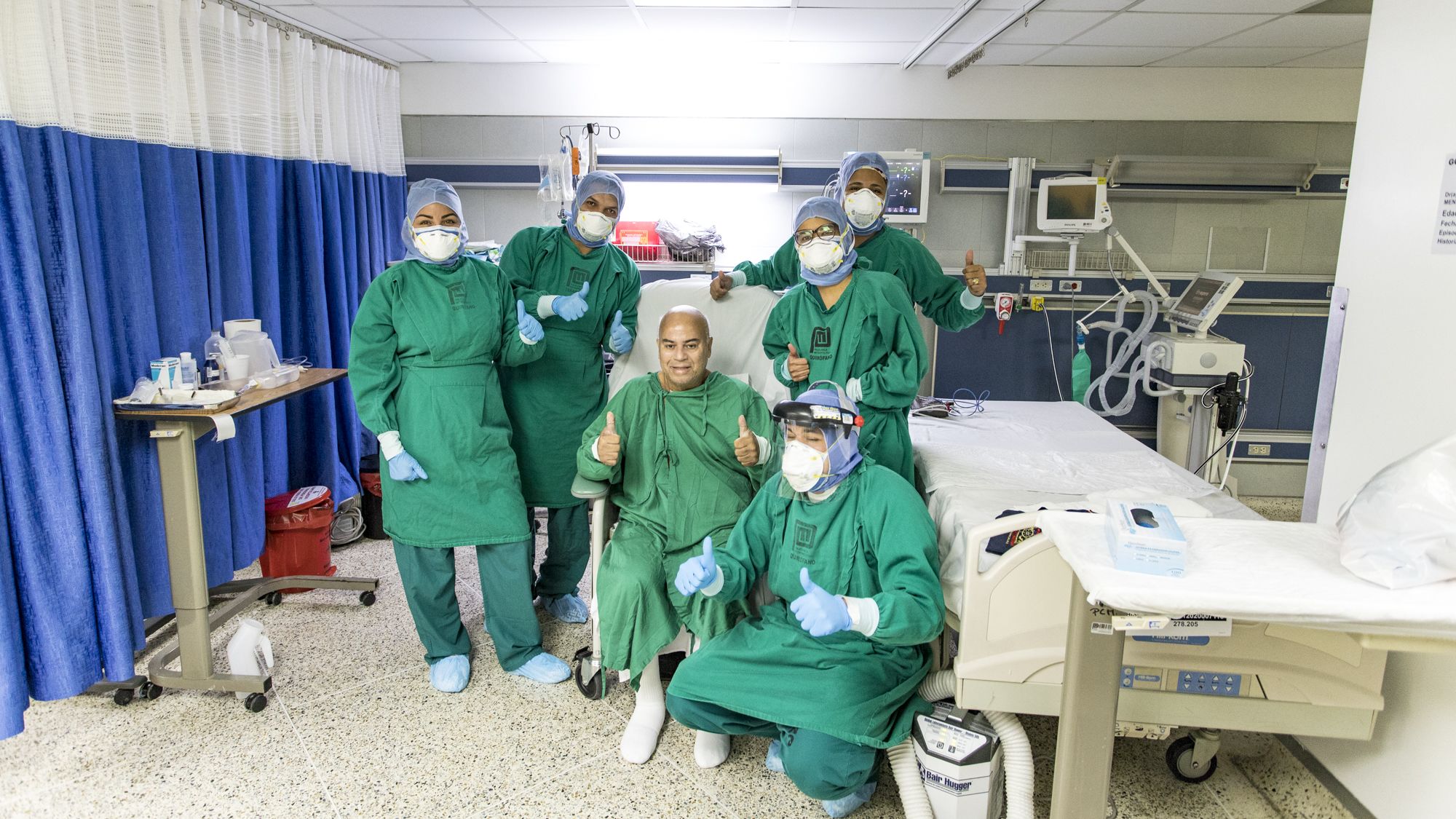
El 8 de mayo Gabino salió de la clínica. Varios médicos y enfermeras lo acompañaron al pasillo de salida y lo despidieron con aplausos. Gabino fue el primer paciente en estado crítico que los médicos de la Metropolitana vieron sobrevivir. Él está convencido de que es un milagro de José Gregorio Hernández.
Gabino junto a parte del personal que lo atendió el día de su salida de la Policlínica Metropolitana. Fotografía de Julio Castro Méndez
Gabino junto a parte del personal que lo atendió el día de su salida de la Policlínica Metropolitana. Fotografía de Julio Castro Méndez
Llegó a su casa después de 36 días en terapia intensiva. Vio a su mamá y a su hijo después de 44 días, cuando se lo llevaron por primera vez al hospital.
Sus dos perros no lo recibieron como de costumbre. No movían la cola y lo observaban sin acercarse. Gabino regresaba con 32 kilos menos y caminaba con andadera. Recorría distancias cortas y se mareaba. Tenía poca fuerza muscular y le costaba mantener el equilibrio. Su piel lucía agrietada y sus manos estaban resecas. Gabino pensó que olía a clínica y que su voz no era la misma. Por eso los perros no lo reconocían. Luego de dos días de olfateo, los perros se acercaron y volvieron a mover la cola.
Gabino se había reconciliado con sus hermanas. Pensó que debía hacer lo mismo con su sobrino. Hicieron una videollamada, tenían ocho años sin hablarse. Al final de la conversación, Gabino sintió que ya no tenía un hacha clavada en la espalda.
Gabino junto a Lía (su mamá), Oskar y María Gabriela (sus dos hijos) y Eddy (su esposa). Fotografía de Alfredo Lasry | RMTF
Gabino junto a Lía (su mamá), Oskar y María Gabriela (sus dos hijos) y Eddy (su esposa). Fotografía de Alfredo Lasry | RMTF
Créditos
Jefatura de diseño: John Fuentes
Edición: Ángel Alayón, Oscar Marcano y Valentina Oropeza
Dirección de fotografía: Roberto Mata
Fotografías: Alfredo Lasry | RMTF, Julio Castro Méndez, Medical Museion, The March of Dimes
Caracas, domingo 14 de junio de 2020.